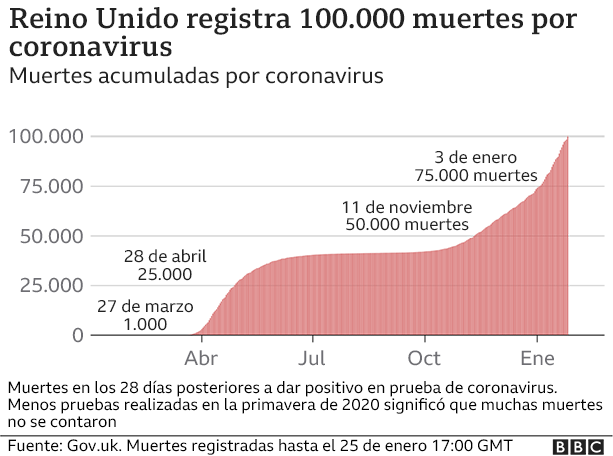
Más de 100.000 personas en Reino Unido han muerto de un virus que, hace un año, parecía no ser más que una distante amenaza exterior. ¿Cómo llegó este país a tener una de las peores tasas de mortalidad del mundo?
No hay una manera sencilla de responder a esta pregunta y no cabe duda que habrá una extensa y detallada investigación oficial una vez termine la pandemia. Pero hay bastantes claves que, al juntarse una con otra, arman una imagen de cómo Reino Unido alcanzó esta cifra devastadora.
Algunos culparán al gobierno de Londres: su decisión de entrar en estricta cuarentena después de que lo hiciera la mayoría de Europa Occidental, el titubeante inicio del sistema de pruebas y rastreo de contactos, la falta de protección ofrecida a las residencias de ancianos…
Otros resaltarán profundos problemas de raíz en la sociedad británica, como el mal estado de la salud pública, con altos niveles de obesidad, por ejemplo.
Y otros señalarán que algunas de las fortalezas de Reino Unido -como su posición como un eje vibrante de viajes aéreos internacionales o sus densamente pobladas y étnicamente diversas poblaciones urbanas -dejaron expuesta su vulnerabilidad a un virus que se propaga fácilmente.
A ojos de unos, la condición de isla de Reino Unido pudo haber servido de ayuda. Otras naciones-isla como Nueva Zelanda, Australia y Taiwán lograron evitar que el virus se expandiera manteniendo la cifra de muertos al mínimo. Australia, por ejemplo, ha tenido menos muertes durante toda la pandemia que las que registra Reino Unido en promedio cada día.
Esos países aplicaron inmediatamente restricciones fronterizas y confinamientos estrictos para contener el virus antes de que pudiera propagarse. No así Reino Unido. No fue sino hasta junio que se introdujeron reglas de cuarentena a todo el que llegara y aun así pronto se abrieron corredores de viajes, relajando las reglas a viajeros que llegaban de ciertos países. Los corredores se cerraron este mes.
En los primeros días de la pandemia, los ministros y sus asesores clave fueron acusados de promover una estrategia de inmunidad de rebaño.
Eso cambió a finales de marzo, cuando finalmente se impuso un confinamiento estricto. Pero hubo una demora crucial de una semana que se estima se cobró más de 20.000 vidas, según el asesor del gobierno, el profesor Neil Ferguson, debido a la velocidad a la que las tasas de infección se duplicaban en ese momento.
- El mea culpa de Boris Johnson el día en que Reino Unido superó los 100.00 muertos por covid-19
- “El coronavirus está fuera de control”: el alcalde de Londres declara el estado de “incidente grave”
Por supuesto, este análisis se puede hacer en retrospectiva.
Los propios asesores del gobierno reconocen que al principio los datos eran “realmente bastante pobres” haciendo difícil tomar decisiones que pudieran haber tenido repercusiones significativas.
Es un argumento que acepta el profesor Chris Whitty, el principal asesor médico de Reino Unido. Este verano dijo que había “información muy limitada” a principios de marzo.
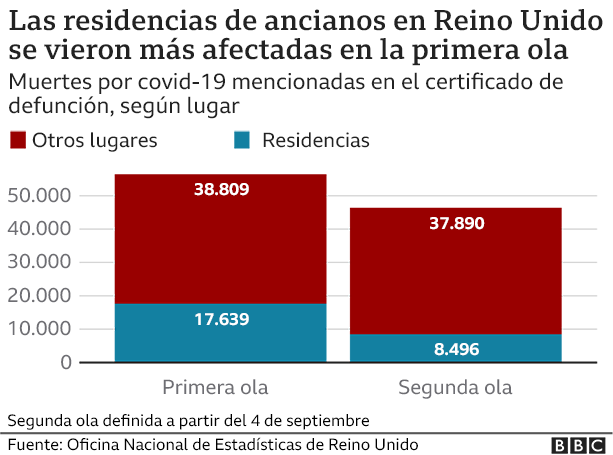
Para entonces, el virus estaba arrasando en los hogares de ancianos. Alrededor del 30% de las muertes en la primera ola ocurrieron en esas residencias; 40% si se incluyen a los residentes de estos hogares que murieron en hospitales.
Para mayo, se empezaron a relajar las restricciones. Pero, ¿sucedió demasiado pronto?
El gobierno aprovechó el relativo respiro para concentrarse en establecer lo que el primer ministro prometió sería el “mejor” sistema de pruebas y rastreo de contactos “del mundo”. La idea era que los nuevos brotes pudieran cortarse de raíz mediante un rastreo completo manejado por un equipo centralizado de rastreadores.

El solo hecho de que eso se hiciera unos meses después de que el virus hubiese impactado, ilustra otro factor detrás del alto número de muertos: Reino Unido simplemente no estaba preparado para una pandemia de esta naturaleza, a diferencia de algunas naciones asiáticas que sí lo estaban. Países como Corea del Sur y Taiwán habían establecido sistemas de pruebas y rastreo que estaban listos para ser activados.
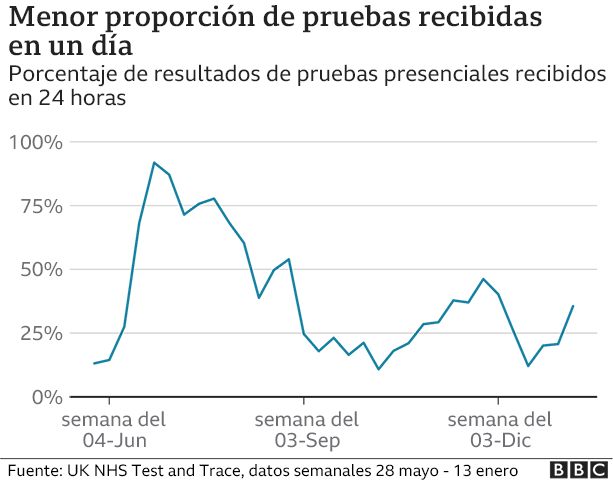
Reino Unido tuvo la oportunidad de activar su sistema en el verano pero la operación estuvo plagada de problemas iniciales, con rastreadores teniendo dificultades para entrar en contacto con muchas personas y la disminución en la capacidad para hacer las pruebas frente al incremento de la demanda.
Los bajos niveles de infección durante el verano habían creado una falsa sensación de seguridad.

Desesperado por impulsar la economía, el gobierno lanzó una estrategia para fomentar las comidas en restaurantes (Eat Out to Help Out), ofreciendo a los comensales descuentos durante agosto. Hasta qué punto este programa contribuyó al alza de infecciones en el otoño es objeto de mucha discusión, pero muchos médicos lo señalan como responsable en parte del incremento de pacientes que debieron atender.
La verdad es que el virus nunca desapareció. Las pruebas realizadas en verano demostraban que todavía se estaban diagnosticando unos 500 casos diarios y las pruebas aleatorias entre la población indicaron que la cifra de casos podía ser el doble de elevada.
A finales de agosto, unas 1.000 personas al día daban positivo en las pruebas. Para mediados de septiembre, esa cifra se había triplicado y a partir de ahí se quintuplicó, hasta los 15.000 registrados a mediados de octubre. Las cifras de positivos nunca han vuelto a estar por debajo de un promedio diario de 10.000 desde entonces.
Otra decisión que ha sido fuertemente criticada fue el rechazo de algunos ministros aimponer un confinamiento corto de dos semanas, o “interruptor”, en septiembre, a pesar de las recomendaciones de sus asesores.

Gales, sin embargo, introdujo su propio “apaga incendios”, un confinamiento de 17 días en octubre. Logró bajar las tasas de infección, pero tan pronto se levantaron las restricciones, subieron de nuevo. Por eso es que se critican los confinamientos.
El experto en enfermedades infecciosas de la Universidad de Edimburgo Mark Woolhouse cuestionó abiertamente la lógica de los confinamientos precisamente por esa misma razón. Todavía está por discutirse qué tan efectivo hubiera sido la aplicación de un “interruptor”.
Después de todo, esa es la época del año en la que las enfermedades respiratorias empiezan a aumentar en Reino Unido. Las escuelas abrieron igual que las universidades, creando nuevos entornos para la propagación del coronavirus.
Cuando finalmente se implementó un confinamiento en Inglaterra en noviembre, fue de una duración de cuatro semanas, con los expertos lamentando la demora. “La ausencia de una decisión es en sí una decisión”, dice Sir Jeremy Farrar, director del Welcome Trust, un importante centro de investigación de Londres.
Pero incluso antes de que el confinamiento se levantara, los casos iban en aumento en el sureste de Inglaterra. En cuestión de semanas quedó claro lo que estaba sucediendo. El virus había mutado y una nueva y más contagiosa variante emergía.
Para mediados de diciembre, volvió el clamor para otro confinamiento, pero los planes para relajar las restricciones durante la temporada navideña ya se habían anunciado. En cada nación de Reino Unido, los ministros esperaron.

Al inicio de 2021, con la ocupación de los hospitales aumentando rápidamente, las cuatro principales autoridades médicas de Reino Unido intervinieron, emitiendo una declaración conjunta advirtiendo que el NHS (el sistema de salud público) corría el “riesgo material” de quedar abrumado. En solo unas horas, Reino Unido regresó al confinamiento.
Causas más profundas
Pero también hay que reconocer que hay factores que están fuera del control del gobierno.
Una de las razones por las que el virus pudo propagarse tan rápido fue la geografía y el hecho de que Reino Unido -y en particular Londres- es un eje de actividad mundial. Análisis genéticos han demostrado que para finales de marzo el virus se había introducido en Reino Unido en al menos 1.300 ocasiones diferentes, principalmente desde Francia, España e Italia.
Llegó aquí antes de que se dieran cuenta. Eso no es algo con lo que tuvieron que lidiar Australia o Nueva Zelanda a semejante escala.
La densidad de la población también es un factor. Reino Unido se encuentra entre las grandes naciones más densamente pobladas del mundo. Es más, las ciudades británicas están más interconectadas que en otros lugares.
Eso quiere decir que el virus pudo implantarse por todas partes muy rápidamente. En contraste, Italia vio la mayoría de sus casos concentrados en el norte del país durante la primera ola.
Una creciente población mayor también tiene que tenerse en cuenta.
La salud de la nación también es un factor. Reino Unido tiene una de las tasas de obesidad más altas del mundo. Y la obesidad incrementa el riesgo de hospitalización y muerte. Un estudio encontró que el riesgo de muerte es casi el doble en los que son severamente obesos.
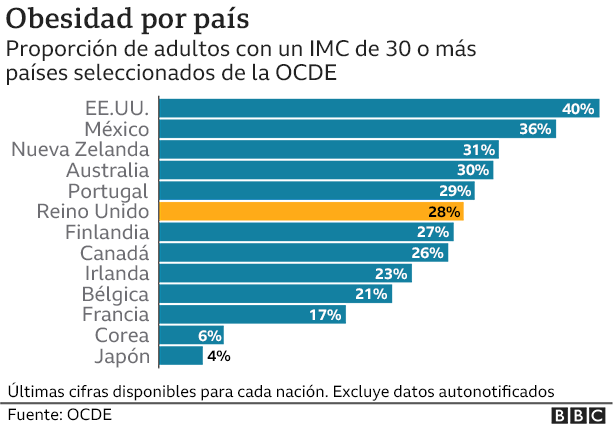
Las condiciones como la diabetes y las enfermedades renales o respiratorias también aumentan el riesgo: una quinta parte de los certificados de defunción por covid-19 incluyen la diabetes.
Pero algunos argumentan que estos altos niveles de ciertas enfermedades están agravados por los altos niveles de desigualdad en Reino Unido.
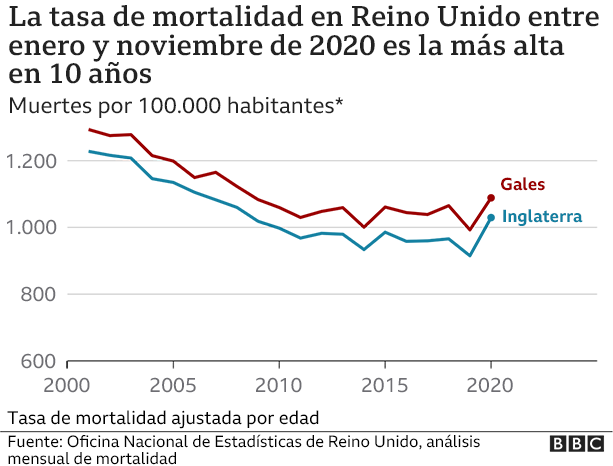
Los índices de mala salud y expectativa de vida siempre han sido peores en las áreas más pobres, pero la pandemia parece haber exacerbado más esta diferencia.


Datos de la Oficina Nacional de Estadística de Reino Unido muestran que las tasas de mortalidad son el doble de altas en áreas desfavorecidas comparadas con áreas ricas. La Fundación de la Salud lleva a cabo su propia investigación del tema, argumentando que la tasa de mortalidad por covid-19 deber verse a través de la “lente” de la desigualdad para entenderla completamente.
Es algo que también aborda el profesor Michael Marmot, uno de los principales expertos del país en temas de desigualdad en la salud. “El deprimente récord de Reino Unido nos está diciendo algo importante respecto a nuestra sociedad”.
- Vacuna contra el coronavirus: 4 incógnitas que quedan por responder
- Qué nivel de vacunación se necesita para volver a “la vida normal”
¿Cómo se compara globalmente Reino Unido?
Reino Unido fue uno de los países más afectados del mundo la pasada primavera. Pero es más difícil comparar las experiencias o resultados de otros países en la segunda ola pues la epidemia está siguiendo patrones diferentes en el mundo.
Países como Australia, sin duda, han tenido más éxito con primeras y segundas olas más leves.
Pero ese no es el caso de algunos países a los que les fue mejor que a Reino Unido la pasada primavera.
Estados Unidos nunca logró bajar la tasa de mortalidad durante el verano de la misma manera que lo hizo Reino Unido, y esa tasa está casi igualando a la británica.
Países como Alemania y Polonia, que tuvieron pocas muertes en la primea ola, ahora ven aumentos en el número total de muertes muy por encima de los niveles normales.
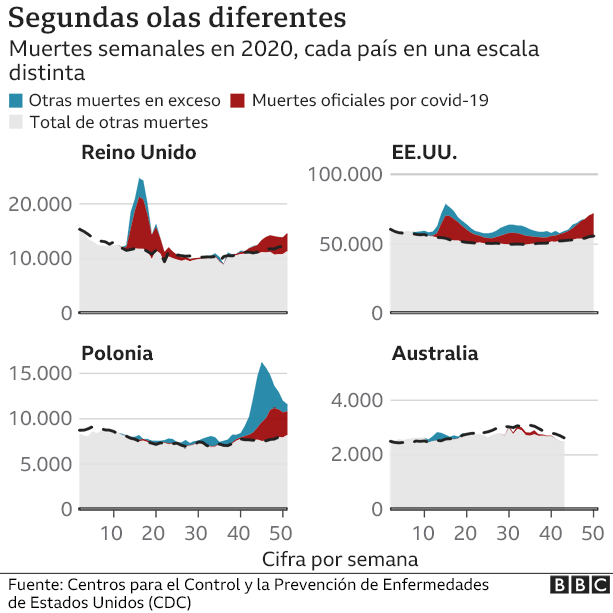
Y con esas cifras de muertes en aumento y las vacunas todavía en proceso de ser administradas, es demasiado pronto para empezar a hacer una tabla definitiva de los países que más han sido impactados en la segunda ola.
Pero la profesora Devi Sridhar, experta en salud pública de la Universidad de Edimburgo, es una de las que han sido crítica de la estrategia de Reino Unido desde el principio.
Dice que Reino Unido, como casi toda Europa, fue autocomplaciente con respecto a la amenaza de una enfermedad infecciosa, prefiriendo abordar el nuevo coronavirus “como una gripe” y permitiendo que se propagara.
Lo que ha puesto muchos a pensar es lo similares que han sido los errores ala hora de retrasar los confinamientos. “Tomará años descifrar por qué le ha ido tan mal a Reino Unido con la covid”, comenta el experto de enfermedades infecciosas del University College de Londres, Neil Stone. “Pero el no haber aprendido de la primera ola va a ser destacado“.
Muchos comparten esa opinión, aunque algunas lecciones sí se han aprendido.

La reducción de las muertes en las residencias de ancianos en la segunda ola, con más pruebas y mayor disponibilidad de equipos de protección personal, es un ejemplo.
Naturalmente, todo esto va a ser más fácil de evaluar con el paso del tiempo. En una reciente entrevista, el asesor científico Patrick Vallance dijo: “La lección es: empieza más temprano de lo que piensas hacerlo, hazlo con más ahínco de lo que piensas que es necesario y de forma más amplia de lo que te gustaría en términos de aplicar restricciones”.
Todas las fotos tienen derechos de autor
