En 1825, al visitar a un paciente que se estaba recuperando de una fractura compuesta en el Hospital St. George en Londres, sus familiares lo vieron acostado sobre sábanas húmedas y sucias llenas de hongos y gusanos.
Ni el afligido hombre, ni los demás que compartían el espacio, se habían quejado de las condiciones pues creían que eran normales.
Quienes tenían la mala suerte de ser admitidos en ese u otros hospitales de la época estaban acostumbrados a los horrores que residían en su interior.
Todo apestaba a orina, vómito y otros fluidos corporales. El olor era tan ofensivo que el personal a veces caminaba con pañuelos apretados contra sus narices.
Los doctores, por su lado, tampoco olían exactamente a rosas. Raramente se lavaban las manos o los instrumentos y dejaban a su paso lo que la profesión alegremente denominaba “el tradicional hedor hospitalario”.
Los quirófanos eran tan sucios como los cirujanos que trabajaban en ellos. En medio de la habitación solía haber una mesa de madera manchada con reveladoras huellas de carnicerías pasadas, mientras que el piso estaba cubierto de aserrín para absorber la sangre.

Y había alguien a quien le pagaban más que a los doctores: el “cazador de insectos en jefe”. Su trabajo era librar los colchones de piojos.
Los hospitales eran caldo de cultivo para la infección y solo proporcionaban las instalaciones más primitivas para los enfermos y moribundos, muchos de los cuales estaban alojados en salas con poca ventilación o acceso a agua limpia.
En este período, era más seguro ser tratado en casa que en un hospital, donde las tasas de mortalidad eran de tres a cinco veces más altas que en entornos domésticos.
Como resultado de esta miseria, se les conocía como “Casas de la Muerte”.
Favor lavarse las manos
En medio de ese mundo que aún no entendía los gérmenes, un hombre intentó aplicar la ciencia para detener la propagación de la infección.
Se llamaba Ignaz Semmelweis.

Este médico húngaro trató de implementar un sistema de lavado de manos en Viena en la década de 1840 para reducir las tasas de mortalidad en las salas de maternidad.
Fue un intento digno pero fallido, pues fue demonizado por sus colegas.
Pero eventualmente llegó a ser conocido como el “Salvador de las Madres”.
Un mundo sin gérmenes
Semmelweis trabajaba en el Hospital General de Viena, donde la muerte acechaba las salas tan regularmente como en cualquier otro hospital de la época.
Antes del triunfo de la teoría de los gérmenes en la segunda mitad del siglo XIX, la idea de que las condiciones miserables en los hospitales desempeñaran un papel en la propagación de la infección no pasaba por la mente de muchos médicos.

“Es difícil para nosotros imaginarnos un mundo en el que no se sabía de la existencia de gérmenes ni bacterias”, le dijo a la BBC el doctor Barron H. Lerner, miembro de la facultad de la Escuela Langone de Medicina de la Universidad de Nueva York.
“A mediados del siglo XIX, se pensaba que las enfermedades se propagaban a través de nubes de un vapor venenoso en el que estaban suspendidas partículas de materia en descomposición llamadas ‘miasmas'”.
Desequilibrio notable
Entre las personas con mayor riesgo estaban las mujeres embarazadas, particularmente las que sufrían desgarros vaginales durante el parto, pues las heridas abiertas eran el hábitat ideal para las bacterias que médicos y cirujanos llevaban de un lado al otro.
Lo primero que notó Semmelweis fue una discrepancia interesante entre las dos salas obstétricas del Hospital General de Viena, cuyas instalaciones eran idénticas.
Una era atendida por estudiantes de medicina masculinos, mientras que la otra estaba bajo el cuidado de parteras.
La que era supervisada por los estudiantes de medicina tenía una tasa de mortalidad 3 veces más alta.
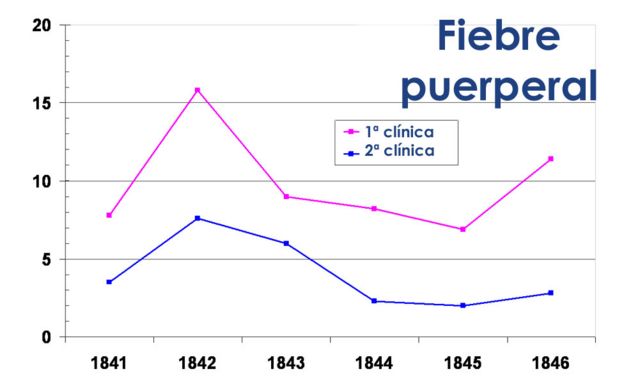
Quienes se habían dado cuenta de ese desequilibrio antes lo habían atribuido a que los estudiantes varones eran más rudos en su trato con las pacientes que las comadronas. Creían que eso comprometía la vitalidad de las madres, haciéndolas más susceptibles a desarrollar fiebre puerperal.
Pero a Semmelweis no le convencía esa explicación.
El sacerdote o la mugre
Poco después, notó que cada vez que una mujer moría de fiebre infantil, un sacerdote caminaba lentamente por la sala de médicos con un asistente tocando una campana.
Semmelweis teorizó que ese ritual aterrorizaba tanto a las mujeres después dar a luz que desarrollaban una fiebre, se enfermaban y morían.
Después de hacer que el sacerdote tomara otra ruta y abandonara la campana comprobó, frustrado, que el cambio no había surtido ningún efecto.
Pero en 1847, la muerte de uno de sus colegas por una cortada que se había hecho en la mano durante un examen post mortem, le dio la pista que necesitaba.
Una leve herida fatal
Cortar cadáveres abiertos en ese tiempo conllevaba riesgos físicos, muchos de ellos fatales.
Cualquier herida o grieta en la piel producida por el cuchillo de disección, por leve que fuera, era un peligro siempre presente, incluso para anatomistas más experimentados, como el tío de Charles Darwin -con el mismo nombre-, quien murió en 1778 después de sufrir una lesión mientras diseccionaba a un niño.
Mientras su colega moría, Semmelweis notó que sus síntomas eran muy similares a los de mujeres con fiebre puerperal.
¿Sería que los médicos que trabajan en la sala de disección llevaban “partículas cadavéricas” con ellos a las salas de parto?
Después de todo, Semmelweis observó que muchos de los jóvenes iban directamente de una autopsia a atender a las mujeres.
Como no se usaban guantes ni otras formas de equipo de protección en la sala de disección, no era raro ver estudiantes de medicina con trozos de carne, tripas o cerebros pegados a su ropa después de que las clases hubieran terminado.
La gran diferencia entre la sala de médicos y la de parteras era que los médicos realizaban autopsias y las parteras, no.
¿Sería esa la clave del misterio que atormentaba a Semmelweis?
Tumbar y reconstruir
Antes de que se entendiera bien el asunto de los gérmenes, era difícil encontrar un remedio para la miseria en los hospitales.
El obstetra James Y. Simpson (1811-1870) -el primer médico en demostrar las propiedades anestésicas del cloroformo en humanos- argumentó que si la contaminación cruzada no se podía controlar, los hospitales debían ser periódicamente destruidos y construidos de nuevo.
El cirujano John Eric Erichsen (1818-1896) -autor de “Ciencia y el arte de la cirugía”- concordaba: “Una vez que un hospital se ha vuelto incurablemente afectado por la piemia (infección purulenta), es tan imposible desinfectarlo por cualquier medio higiénico conocido, como lo es desinfectar un viejo queso de los gusanos que se han generado en él”, escribió.
Sólo había una solución: la demolición.
Semmelweiss no creía que fueran necesarias medidas tan drásticas.
Sólo tres palabras
Tras concluir que la fiebre puerperal era causada por “material infeccioso” de un cadáver, instaló una cuenca llena de solución de cal clorada en el hospital y comenzó a salvar vidas de mujeres con tres simples palabras: “lávese las manos”.

Aquellos que pasaban de la sala de disección a las salas de parto tenían que usar la solución antiséptica antes de atender a pacientes vivos.
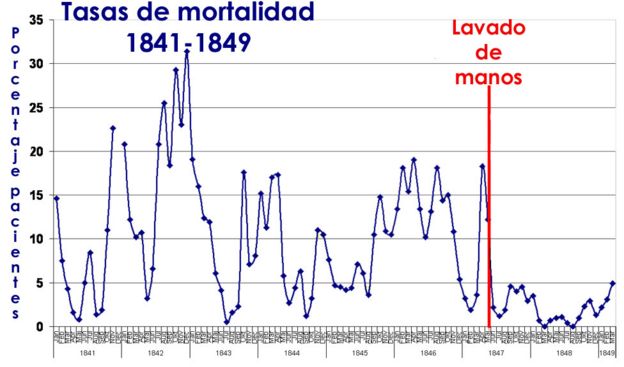
Las tasas de mortalidad en la sala de estudiantes de medicina se desplomó.
En abril de 1847, la tasa era del 18,3%.
Inmediatamente después de un mes de instituido el lavado de manos, las tasas cayeron a poco más del 2% en mayo.
Triunfo sin laureles
El experimento continuó; los resultados de Semmelweis eran muy convincentes, sus datos habían sido recogidos minuciosamente y sin duda salvó la vida de muchas madres durante ese periodo.
No obstante, no pudo convencer a todos sus colegas de los méritos de su teoría de que los incidentes de la fiebre puerperal se relacionaban con la contaminación causada por el contacto con cuerpos muertos.
Aquellos dispuestos a poner a prueba sus métodos a menudo lo hacían de manera inadecuada, produciendo resultados desalentadores.
“Hay que tener en cuenta que lo que él estaba diciendo -aunque no en esas palabras- era que los estudiantes de medicina estaban matando mujeres, y eso era muy difícil de aceptar”, explica Lerner.
Tras varias críticas negativas de un libro que publicó sobre el tema, Semmelweis arremetió contra sus críticos y llegó a tildar a médicos que no se lavaban las manos de “Asesinos”.
El futuro que no llegó a ver
Cuando no le renovaron el contrato en el hospital de Viena, Semmelweis retornó a su nativa Hungría, donde asumió el cargo de médico honorario relativamente insignificante y no remunerado de la sala obstétrica del pequeño Hospital Szent Rókus de Pest.
Tanto ahí como en la clínica de maternidad de la Universidad de Pest, donde más tarde fue profesor, la propagación de la fiebre puerperal era rampante hasta que él virtualmente la eliminó.
Pero ni las críticas contra su teoría ni la ira de Semmelweis hacia la falta de voluntad de sus colegas para adoptar sus métodos de lavado de manos se apaciguaron.

Su comportamiento se volvió errático. A partir de 1861 empezó a sufrir de depresión severa y se volvió distraído. Y cada conversación lo llevaba al tema de la fiebre puerperal.
Un día, un colega lo llevó al Asilo de locos vienés con el pretexto de visitar un nuevo instituto médico.
Cuando Semmelweis se dio cuenta de lo que estaba sucediendo y trató de irse, los guardas lo golpearon severamente, le pusieron una camisa de fuerza y lo confinaron a una celda oscura.
Dos semanas después, Semmelweis murió porque una herida en su mano derecha se había vuelto gangrenosa. Tenía 47 años.
Lamentablemente, nunca jugó ningún papel en los cambios que, en última instancia, serían llevados a cabo por pioneros anteriores a la teoría de los gérmenes, como Louis Pasteur, Joseph Lister y Robert Koch.
Una de las últimas cosas que Semmelweis escribió son inquietantes:
“Cuando reviso el pasado, sólo puedo disipar la tristeza que me invade imaginando ese futuro feliz en el que la infección será desterrada… La convicción de que ese momento tiene que llega inevitablemente tarde o temprano alegrará mi hora de morir“.
